
山海运算,域间路由|塔比塔·雷扎尔和《潮汐深处》

|
塔比塔·雷扎尔无限渴望以人类的形态体验自身。她以艺术家、信徒、瑜伽修行者、助产师和农民等职业作为路径,以在自身和更广泛的地方彰显神性。作为一个永恒的探索者,塔比塔对“连接”的渴望在她的跨维度实践中得到了表达,这些实践将有机的、电子的和精神的网络科学视为治疗技术,以服务于心灵意识的转变。
她深入挖掘科学的想象力和神秘领域,拥抱数字的、肉体的和祖先的记忆,以解决影响身心的殖民创伤和能量失衡的问题。通过屏幕界面和治疗循环,她的作品旨在培养人类集体成长和团结的能力。塔比塔在法属圭亚那的卡宴市附近创作,她正在那里孕育AMAKABA中心——其愿景是在亚马逊森林中进行集体疗愈。塔比塔致力于成为世界的母亲。她的作品被广泛分享于全世界的美术馆,包括:巴黎蓬皮杜艺术中心、巴黎东京宫、圣保罗艺术博物馆、伦敦蛇形画廊、纽约现代艺术博物馆、纽约新美术馆、柏林的马丁-格罗皮乌斯博物馆、莫斯科现代艺术博物馆、芝加哥当代艺术博物馆、伦敦当代艺术学院、伦敦的维多利亚和阿尔伯特博物馆、丹麦国家美术馆、洛杉矶布洛德博物馆、纽约MoCADA、伦敦泰特现代美术馆、巴黎现代艺术博物馆,并曾在上海、广州、高知、雅典、柏林和悉尼的国际双年展上展出。 |

艺术家个人网站首页
图片来源 https://tabitarezaire.com/

塔比塔的祝福,艺术家个人网站截图
图片来源 https://tabitarezaire.com/prayer

塔比塔参与的社群合作项目,艺术家个人网站截图
图片来源 https://tabitarezaire.com/prayer
|
《潮汐深处》探索跨洋网络,研究水作为通信传导界面的政治和技术影响。从光纤电缆到沉没的城市、淹没的遗体、隐秘的航海历史和不容侵犯的信号传输,海洋是一系列复杂的通信网络的家园。随着现代信息和通信技术(ICT)在西方生活方式中变得无处不在并重新塑造全球化,进一步实现西方的统治,我们迫切需要了解塑造它们的文化、政治和环境力量。纵观承载和传输数字数据的海底光缆基础设施,我们会震惊地发现,这些光缆是铺设在殖民时期的航运路线道上的。海底掩盖了现代性的暴力行径,再次成为痛苦而又庆祝进步的界面。 |


塔比塔·雷扎尔,《潮汐深处》,2017,曲屏HD影像,19分15秒,影像静帧,图片由艺术家提供
| 《潮汐深处》将海洋作为黑人知识和技术的墓地进行导航。从亚特兰蒂斯到“中间通道”,或目前淹没在地中海的避难者,海洋深渊承载着痛苦、失落的历史和记忆,同时也为我们当前的电信提供了全球基础设施。互联网强加于非洲乃至更广泛的黑人的暴力,是否存在于其物理结构中?研究表明,水具有记忆和复制信息的能力,并通过其水流传播信息。我们这个世界的水蕴藏了哪些数据?除了创伤之外,水还隐藏着无数深奥的秘密:从有争议的起源,美人鱼、水神和蛇神等神秘的海洋生物,到水生猿人理论,以及在许多宇宙论中受到推崇的神圣水精灵。 |


塔比塔·雷扎尔,《潮汐深处》,2017,曲屏HD影像,19分15秒,影像静帧,图片由艺术家提供
 龙星如
龙星如
最开始接触到塔比塔的作品时,我好像迅速在脑海中对她进行了一种分类(比如“网络艺术美学”),但随着对她的逐渐了解,包括知道她会自称为“艺术家—疗愈者—寻找者”,我意识到或许最适合用来形容她的创作的词是:自在。塔比塔对于不同类型的图像(从科学图像到CG制图再到手绘)的使用是非常自然和自由的,似乎并没有刻意去精细编排它们,这使得给她的片子通常会超出观众的意料。

塔比塔·雷扎尔,《潮汐深处》,2017,曲屏HD影像,19分15秒,影像静帧,图片由艺术家提供
可能因为我自己很喜欢阿丝特莉达 · 奈曼尼斯 ( Astrida Neimanis ) ,伊莎贝尔 · 思腾格斯( Isabelle Stengers ) 和凯伦 · 巴拉德( Karen Barad )等比较女性主义视角的写作,我比较能够共鸣《潮汐深处》的叙事方式,她既提出了我们的通信系统和历史中的殖民路线之间的堆叠关系——影片中出现的印象最深的一句话是“光缆是新帝国主义的硬件”,其次是“在过去鲨鱼袭击殖民者的船只,而今天鲨鱼热爱啃噬海底光缆”;又讨论了互联网的结构性问题以极其物理的、地理的方式被固定下来时,可能存在的种种危险。有趣的是她似乎并不希望仅仅去批判,或者说用我们很熟悉的那种语言去批判,而是正如塔比塔会自称“疗愈者”一样,在整部影片中,在她对于“水”作为一种技术、一种界面和一种通信接口的想象中,在对于我们和“水”的种种关系的描绘中,有一种温柔的、有希望的、原始的能量。

“山海运算,域间路由”展览现场,2023,长征空间,北京
 武子杨
武子杨
我第一次看到塔比塔的《潮汐深处》时,其实持有怀疑的态度。我一开始认为它又是一个在当今西方语境下十分流行的讨论身份政治和新殖民主义的作品——这个事情本身可能是没有错的,但我会特别警惕这样的作品在如今的非西方语境下(比如在中国展出时)它所传达的信息是否会过于单一,甚至变成了再一次的“殖民”。

塔比塔·雷扎尔,《潮汐深处》,2017,曲屏HD影像,19分15秒,影像静帧,由艺术家提供
我认为艺术作品应该保有足够的复杂性。但当我一遍又一遍地观看《潮汐深处》后,我觉得这个作品很妙的地方在于,它前一秒非常直接地用画外音严肃地批判现实,比如原作中说“电子殖民主义是指西方国家对数字技术的统治和控制”,“互联网再现了西方线下的种族、经济、政治和文化暴力和统治”等;下一秒又出现了流行元素(比如emoji、meme和流行歌曲);数字媒体/软件中的“水”(比如3D软件Maya里的各种“水”的模拟应用),以及带有神话色彩的部分(人鱼、水神和蛇精),把本身看似已经非常确凿和直接的信息“柔化”和复杂化。作品中,我触动最深的一刻应该还是当艺术家并置了三条完全相同的神奇三角路线:今天的海底光缆,19世纪的铜质电报电缆,和殖民时代使用烟草和大米交换黑人奴隶的航运路线,都是完全重合的由非洲、北美和欧洲构成的三角形,历史或许从未改变过。

“山海运算,域间路由”展览现场,2023,长征空间,北京
©文章版权归属原创作者,如有侵权请后台联系删除
YuceOne® Plus产品


高血压“心”视角—蒋峻教授










Q&A|Villiam Miklos Andersen # 更广泛的话语

Villiam Miklos Andersen
德国
2022
“为性别、身份和社会角色的更广泛对话作出贡献。”
Q:何时将亚克力材料纳入你的创作系统的?你认为亚克力材料在当代艺术中的审美意义和表现价值是怎样的?
A:大约五年前,我开始对使用亚克力材料创作非常感兴趣,从那时起,我就将它纳入我的创作过程中。我坚持使用这种材料有几个原因:首先,它为我提供了很多基于矢量制作技术的处理机会。此外,亚克力是一种现代材料,可以在公共空间中找到它,这增加了我的作品的相关性。目前,我正在尝试一种现代的镶嵌技术:使用亚克力与各种类型的木材组合进行创作。
Q: When did you become interested in working with acrylic and what led you to incorporate it into your creative process?
A: I became interested in working with acrylic material approximately five years ago, and since then, I have incorporated it into my creative process. There are several reasons why I continually use this material. Firstly, it provides me with numerous opportunities for processing through vector-based production techniques. Additionally, acrylic glass is a contemporary material that can be found on many surfaces in the public space, which adds relevance to my work. At present, I am experimenting with a modern tarsia technique, where I create mosaics using acrylic glass in combination with various types of wood.

Consignment № 2 (a 1838-2021-snapshot: FOMO intensifies), 120×210×80cm, Print and crayon on canvas, acrylic glass, mirror foil, plywood (poplar), oak wood, LED tube, ceramics, battens (spruce), EUR pallet, plastic foil, brackets, screws, acrylic nuts and bolts, 2021,©Villiam Miklos Andersen
Q:亚克力雕塑和摄影的呈现方式会相对单一,什么原因选择这两种创作方式的结合?
A:亚克力和摄影的展示方法通常都是单一的。不过,在我的作品中,我故意将这两种艺术媒介结合起来。在创作雕塑时,我会将更加新颖的激光切割和数控雕刻等现代方法与传统的凹版印刷和绘画等技术相结合。这种技术的结合使我感知到现代标准化生产形式和工作生活中个人之间的触手可及的联系。
Q: Presentation methods of acrylic sculpture and photography tend to be relatively singular. What reasons influenced your decision to combine these two artistic mediums in your work?
A: The presentation methods of acrylic sculpture and photography often follow a singular approach. However, in my work, I have made the deliberate decision to combine these two artistic mediums. When creating my sculptures, I incorporate newer computerized methods like laser cutting and CNC alongside more traditional techniques such as intaglio printing methods and drawing. This combination of techniques reflects my fascination with the duality I perceive between contemporary standardized forms of production and the personal, tactile nature of surfaces in modern working life.

November 十一月, SIMULACRA拟像, 北京,2023
Q:分享一下双北极星系列的摄影部分采用的新技术的独特之处,这种技术对于摄影实践和创作过程有何影响和挑战?
A:双北极星(Double North Star)系列作品采用了独特的印刷技术,这为此作品增加了独特的品质。在这个系列中,我采用了一种叫做凹版半色调数字印刷的技术。这个过程是将感光箔涂在铜板上,然后用手工涂墨。是数字生产和传统方式的有趣结合,每个印刷品都是独一无二的,需要手动重新涂墨。
这个系列中,我展示了我在不同工作场合中拍摄的个人照片。重点捕捉工作环境中亲密关系和人际关系的时刻,而不仅仅着眼于生产方式本身。我很欣赏这种图形化的制作模式,它重新引入了一种质感,让人联想到数字照片拍摄的那一刻。
Q: Could you share the uniqueness of the new print technique used in the series of works Double North Star? How does this technology impact and pass views of your photography practice and creative process?
A: The series of works titled “Double North Star” incorporates a unique print technique, which adds a distinctive quality to the graphic paper works. In this series, I utilize a print technique known as Intaglio type digital half tone print. This process involves applying photosensitive foil to a copper plate, which is then manually inked by hand. It is an intriguing blend of digital and analogue production, where each print is one-of-a-kind, requiring the plates to be re-inked manually for every print.
For this particular series, I feature personal photos depicting various working situations I have experienced. The emphasis lies on capturing intimate and relational moments within the context of the work domain, rather than solely focusing on the mode of production. I appreciate how the graphic mode of production reintroduces a textured quality to the presentation, reminiscent of the moment the digital photos were taken.

Double North Star (back view) 60×80cm, Intaglio type digital halftone prints, acrylic glass, museum glass,acrylic nuts and bolts, 2023, ©Villiam Miklos Andersen
Q:如何平衡观念与审美在作品中的表达?是否有意探索传统美学标准和艺术界的观念框架?
A:在我的艺术作品中,思想和美学之间的平衡与作品的物质性和所探讨的主题有较深的联系。作为一个雕塑家,我善于在历史和重大主题中找到艺术创作的价值。
在我的创作中,我将物品看作是集体物质性的储存方式。通过装置,我强调这些物体留下的痕迹,并强调它们与历史和政治选择的联系。我的作品通常由层层叠加的构图、拼贴或较多的装置组成。通过纳入可识别的日常物品,我不仅挑战了艺术品本身的客体化,而且强调了它固有的集体性。
在主题层面上,我的艺术实践是在个人日常生活领域和复杂的物流结构中发展起来的。作品中的子元素就像雕塑游戏中的零件一样被添加和制作,通过物体、空间背景、复杂的物流和个人欲望之间的关系呈现。
Q: How do you balance the expression of ideas and aesthetics in your artwork? Are you intentionally exploring traditional aesthetic standards and having the ambition to challenge established concepts?
A: The balance between expressing ideas and aesthetics in my artwork is deeply interconnected with the materiality of the works and the themes they explore. As a sculptor, I find great value in the historical and thematic significance of the materials I utilize in my artistic creations.
In my artistic practice, I approach objects as repositories of collective materiality. Through installations, I highlight the traces left by these objects and emphasize their connection to historical and political choices. My works often consist of layered compositions, collages, or installations rich in objects. By incorporating recognizable everyday objects, I not only challenge the objectification of the art object itself, but also emphasize its inherent collectivity.
On a thematic level, my artistic practice evolves from the encounter between structural and logistical complexities and the realm of the personal and everyday. The sub-elements within my works are added and crafted like pieces in a sculptural game, emerging through the relationships between objects, spatial context, logistical complexities, and personal desires.

Consignment № 13 (Earthly Delights), 120×185×80cm, Acrylic glass, intaglio type digital halftone print, oak wood, plywood (poplar), battens (spruce), acrylic nuts and bolts, EUR pallet, brackets, screws, 2021, ©Villiam Miklos Andersen
Q:简单介绍下“The Pawn Shop”这个项目,在卡塞尔文献展上是一个怎样的呈现,与这次展览的作品是否有一定的相关性?
A:“The Pawn Shop”是一项探索个人物品、价值体系和伪商业模式的艺术研究工作。在卡塞尔第十五届文献展上,它采用了一个真实当铺的形式。我与建筑师Lauge Floris和艺术家M.B. Pedersen合作创作了这个装置,以三位艺术家装扮成当工人,在开放时间内经营当铺为特色。
在100天的展览过程中,“The Pawn Shop”演变成一个与当地社区合作和接触的平台。该装置促进了讨论、表演、音乐会和其他互动活动,并与卡塞尔及其周边地区的30多个地方的倡议者合作。
谈到目前在SIMULACRA的展览,“The Pawn Shop”和展出的艺术作品之间有一些联系。例如,“The Pawn Shop”项目深入研究了个人物品和价值体系的主题,这与在SIMULACRA展出的艺术作品产生了共鸣。在SIMULACRA展出的艺术作品中,有 "公共建筑 "系列中的19世纪公共卫生间的亚克力雕塑,“双北极星”系列中被转化为凹版数字印刷的个人照片,以及描述19世纪角落防尿器复制品的雕塑。这些作品和其他作品一起,探索历史框架、个人叙事和日常物品的重新定义的语境。
虽然在SIMULACRA展出的艺术作品可能没有直接提到“The Pawn Shop”项目,但这两个展览有共同的主题和创作方法。两者都强调了对物品、价值体系和历史背景的探索,为观众提供了关于物质性和社会构造的发人深省的观点。

November 十一月, SIMULACRA拟像, 北京,2023
Q: Could you provide a brief introduction to 'The Pawn Shop' project and its presentation at the Documenta Fifteen exhibition in Kassel? Does it relate to the artworks showcased in the current exhibition at Simulacra?
A: The Pawn Shop project was conceived as an artistic research endeavor exploring personal objects, systems of value, and pseudo-business models. Presented at the Documenta Fifteen exhibition in Kassel, it took the form of an actual pawn shop. Collaboratively created with architect Lauge Floris and artist M.B. Pedersen, the installation featured the three artists dressed as pawnshop workers, operating the shop during its opening hours.
Over the course of the 100-day exhibition, 'The Pawn Shop' evolved into a platform for collaboration and engagement with the local community. The installation facilitated discussions, performances, concerts, and other interactive events, partnering with over 30 local initiatives from Kassel and its surroundings.
Moving to the current exhibition at SIMULACRA, there are connections that can be drawn between 'The Pawn Shop' and the showcased artworks. For instance, 'The Pawn Shop' project delves into themes of personal objects and systems of value, which resonate with the artworks presented at SIMULACRA. Among the artworks featured at Simulacra, there are acrylic glass sculptures of 19th-century public urinals in the 'Public Establishments' series, personal photos translated into intaglio type digital prints in the 'Double North Star' series, and a sculpture depicting a reproduction of a 19th-century urine deflector. These works, along with others, explore historical references, personal narratives, and the re-contextualization of everyday objects.
While the specific artworks at SIMULACRA may not directly reference 'The Pawn Shop' project, there are shared themes and approaches that link the two exhibitions. Both emphasize the exploration of objects, value systems, and historical contexts, providing viewers with thought-provoking perspectives on materiality and societal constructs.

The Pawn Broker, documenta fifteen, Kassel, 2022
©Villiam Miklos Andersen
Q:在你最近的系列作品中,探讨了现代男性主导的工作环境的主题。你能阐述一下强调敏感、关怀和有意义的审美时刻的潜力背后的目的和意图吗?这种审视模式是否意味着对这些环境的批判性观察或反思?
A:作为一个在农村长大的酷儿,我一直对不同社会阶层和背景的工作得到不到成比例的认可感兴趣。作为一个雕塑家,我旨在深入这些主题和矛盾之中。在我最近的一个系列作品中,我探讨了物流业中男性占主导地位的工作环境,重点是关系、欲望、短暂性和供应链等方面。
我的作品研究的核心内容之一是调查供应链以及支撑它们的网络。例如,我在SIMULACRA展出的 "双北极星 "系列中,我展示了我在瑞典基律纳的世界上最大的地下铁矿周围进行研究的照片,以及相关的铁路网络延伸到有极地景观的挪威纳尔维克的铁港口,在那里材料被运到全球。
目前,我还在从事对全球各种食品配送中心的长期探索,如布朗克斯区的亨茨角配送中心和巴黎的隆吉国际市场。
通过研究供应链,我还在深入研究它之间的关联性以及集体劳动形式,同时也认识到物流业中工作群体固有的男性主导的性质。我很好奇供应链内工作方法的标准化和优化与产品的同质化之间的交叉点。通过我的作品,我试图探索这些联系及其美学意义,并推测类似的规范性思维可能主导这两个领域。作品在强调男性主导的工作环境中敏感、关怀和有意义的审美时刻,是为了对这些环境提供一个批判性的观察和反思。通过揭示这些动态,我希望挑战社会规范,促进对话,并探索围绕劳动、权力和我们与工作世界的关系的其他叙事。

Double North Star (Royal Diner), 60×80cm, Intaglio type digital halftone prints, acrylic glass, museum glass,acrylic nuts and bolts, 2023, ©Villiam Miklos Andersen
Q: In your recent series of works, you have explored the theme of modern male-dominated work environments. Could you elaborate on the purpose and intention behind emphasizing the potential for sensitivity, care, and meaningful aesthetic moments? Does this mode of scrutiny imply a critical observation or reflection on these environments?
A: As a queer person who grew up in the countryside, I have long been intrigued by the disproportionate recognition of different types of work based on social class and context. As a sculptor, I aim to engage with these themes and the contradictions they present. In my recent series of works, I have explored the concept of male-dominated work environments within the logistics industry, focusing on themes of relationships, desire, transience, and supply chains.
One of the central aspects of my artistic research is the investigation of supply chains and the networks that underlie them. For instance, in my 'Double North Star' series exhibited at SIMULACRA, I present photographs from my research conducted around the world's largest underground iron mine in Kiruna, Sweden, and the associated railway network stretching across the polar landscape to the iron harbor in Narvik, Norway, where the materials are then shipped globally.
Additionally, I am currently engaged in a long – term exploration of various food distribution centers worldwide, such as the Hunts Point Distribution Center in the Bronx and the Marché International de Rungis in Paris.
By examining the supply chain, I am delving into the interconnectedness and collective labor that it represents, while also recognizing the inherent male-dominated nature of working communities within the logistics industry. I am intrigued by the intersections between the standardization and optimization of working methods within the supply chain and the homogenization of products to fit seamlessly into its loop. Through my work, I explore these connections and their aesthetic implications, postulating that similar normative thinking may dominate both fields.
In emphasizing the potential for sensitivity, care, and meaningful aesthetic moments within male-dominated work environments, my intention is to offer a critical observation and reflection on these environments. By shedding light on these dynamics, I hope to challenge societal norms, prompt dialogue, and explore alternative narratives surrounding labor, power dynamics, and our relationship with the world of work.

Double North Star (Bar Cock), 60×80cm, Intaglio type digital halftone prints, acrylic glass, museum glass,acrylic nuts and bolts, 2023, ©Villiam Miklos Andersen
Q:在您探索现代男性主导的工作环境时,是否有意识地考虑了性别、身份或社会角色这些因素对个人生活和社会组织的影响?
A:是的,在我对现代男性主导的工作环境的探索中,性别、身份和社会角色是必不可少的考虑。我在有意识地研究这些因素对个人生活和社会组织的影响。
通过关注男性主导的行业,如物流业,我旨在阐明在这些工作环境中发挥作用的性别关系。通过我的艺术研究,深入探索了社会规范和期望如何塑造性别身份并促成权力失衡的复杂性。
我通常对质疑与行业相关的传统男性观念特别感兴趣。我的目标是探索在工作内外,这些期望是如何影响个人的经验、关系和生活的。
此外,我对性别和身份的探索还延伸到更广泛的社会角色及其对社会组织的影响。我试图了解根深蒂固的性别角色和期望是如何影响男性主导行业内的集体劳动的。通过审查这些方面,我希望促进对性别平等、社会公正以及需要包容和多样性的工作环境的批判性讨论。
通过我的艺术实践,我旨在为性别、身份和社会角色的更广泛对话作出贡献,促进对男性主导工作环境中个人面临的复杂性和挑战的更深入理解。

November 十一月, SIMULACRA拟像, 北京,2023
Q: In your exploration of modern male-dominated work environments, are you consciously considering the influence of genders, identity or social roles on personal lives and social organization?
A: Yes, within my exploration of modern male-dominated work environments, gender, identity, and social roles are essential considerations. I am consciously examining the influence of these factors on both personal lives and social organization.
By focusing on male-dominated industries such as the logistics sector, I aim to shed light on the gender dynamics at play within these work environments. Through my artistic research, I delve into the complexities of how societal norms and expectations shape gender identities and contribute to power imbalances.
I am particularly interested in questioning and challenging traditional notions of masculinity that are often associated with these industries. I aim to explore how these expectations impact individuals' experiences, relationships, and personal lives, both within and outside of work.
Furthermore, my exploration of gender and identity extends to examining broader social roles and their impact on the organization of society. I seek to understand how entrenched gender roles and expectations influence the collective labor and dynamics within male-dominated industries. By scrutinizing these aspects, I hope to encourage critical discussions about gender equity, social justice, and the need for inclusive and diverse work environments.
Through my artistic practice, I aim to contribute to a broader dialogue on gender, identity, and social roles, fostering a deeper understanding of the complexities and challenges individuals face in male-dominated work environments.

Consignment № 5 (The Portal), 120×210×80cm, Acrylic glass, oak wood, plywood (poplar), battens (spruce), EUR pallet, brackets, screws, acrylic nuts and bolts, 2021, ©Villiam Miklos Andersen
Q:你的作品中呈现的庞大系统网络给观众传达了什么?
A:在我的作品中,我运用各种技巧和概念描绘了广泛系统网络和生产优化对个人生活的影响。通过视觉表现出相互的关系和象征意义,我试图引发对现代社会组织、劳动模式和人际关系的深思熟虑。激发对这些系统后果的批判性反思,以及促进解决这些问题的方案的讨论。
Q: What does the vast network of systems presented in your work convey to the viewer?
A: In my artworks, I depict the impact of vast systemic networks and relentless optimization on individual lives using various techniques and concepts. Through visual representations of interconnected networks and symbolism, I aim to evoke contemplation about modern social organization, labor patterns, and interpersonal relationships. My intention is to spark critical reflection on the consequences of these systems and stimulate conversations about alternative approaches to these issues.

Umsteigemöglichkeit, Kunsthal Aarhus, Denmark & Aarhus, 2020
©Villiam Miklos Andersen
Q:你在接下来的实践有新的想讨论的问题吗?
A:我很高兴能在SIMULACRA展览的基础上探索新的主题和问题。这是第一次,我通过制作一系列的 "公共建筑 "来重塑公共空间的历史结构,其中的亚克力雕塑代表了在哥本哈根发现的公共卫生间。通过这个系列,我以一种酷儿视角看待我的作品,寻求挑战并重新思考公共空间中被忽视的元素。这个主题和艺术形式使我产生了很强的共鸣,我打算在我未来的雕塑作品中进一步发展和探索它们。
Q: Do you have any new topics or questions to explore in your upcoming artistic practice?
A: I am excited to explore new topics and questions that build upon the exhibition at SIMULACRA. For the first time, I recreated historical structures from public spaces by crafting a series of Public Establishments,' which feature acrylic glass mosaics representing public urinals found in Copenhagen. Through this series, I approach my work with a queering perspective, seeking to challenge and reimagine neglected elements of public space. This theme and artistic form have resonated strongly with me, and I intend to further develop and explore them in my future sculptural works.

November 十一月, SIMULACRA拟像, 北京,2023
©文章版权归属原创作者,如有侵权请后台联系删除
北海康成治疗阵发性睡眠性血红蛋白尿症(PNH)的omoprubart (CAN106)注射液在中国的1b期临床试验取得积极初步数据

中国北京和美国马萨诸塞州伯灵顿2023年6月26日 /美通社/
北海康成制药有限公司(以下简称”北海康成”,股票代码”1228.HK”), 是一家在中国领先并专注罕见疾病领域的全球化的生物制药公司,致力于创新疗法的研究、开发和商业化。公司于今日宣布,omoprubart (CAN106)注射液在中国进行的1b期PNH临床试验取得积极初步结果。Omoprubart(CAN106)是一种创新的长效重组人源化单克隆抗体。这一为期26周的多中心、开放标签、剂量递增试验,共纳入16名未接受补体抑制剂治疗的PNH患者。在导入剂量后,omoprubart 以3种不同维持剂量每4周静脉注射一次给药(20 mg/kg,n=4;40 mg/kg,n=4;80 mg/kg,n=8)。
到目前为止,我们针对两个较低剂量组评估了26周的数据,而对最高剂量组评估了现已获得的13周数据。数据显示,omoprubart迅速、呈剂量依赖性地降低了LDH水平,队列1、队列2、队列3的LDH水平分别较基线平均降低了49%、 73% 和81%。LDH是提示溶血(血细胞破坏)程度的标志物。研究期间,在队列1、队列2、队列3中至少有一次达到LDH水平低于正常上限1.5倍(抗C5抗体控制溶血的治疗目标)的受试者比例分别为25%、50%和88%。此外,所有研究队列的血红蛋白水平均有增加,队列1和2在26周时较基线水平平均增加约为2 g/dL,队列3在13周时较基线水平平均增加1 g/dL。队列1的所有受试者在接受了超过一年的omoprubart治疗后,血红蛋白较基线水平平均升高约4 g/dL。
Omoprubart显示出与剂量成比例的药代动力学暴露特征。在药效学方面,omoprubart可在24小时内迅速降低游离C5水平,并呈现剂量依赖性,队列3所有受试者的游离C5均保持在完全C5抑制的0.5 μg/mL以下。
Omoprubart在所有剂量下的安全性及耐受性良好。所有药物相关的不良事件均为短暂且轻度或中度,无一导致受试者退出研究。未发生药物相关的严重不良事件,无过敏反应或脑膜炎感染病例。
北海康成计划在中国开展CAN106针对PNH适应症的关键性试验,目前中国尚无获批上市的长效PNH治疗方法。北海康成拥有CAN106所有适应症的独家全球开发和商业化权利,目前该药物正在针对PNH以及涉及C5蛋白激活的其他补体介导性疾病进行开发。
北海康成的创始人、董事长兼首席执行官薛群博士表示:”迄今为止,这些强有力的1b期初步结果显示了在给药频率减半的情况下,omoprubart的有效性和安全性数据与中国唯一批准的PNH抗C5抗体疗法的结果相似。由于PNH的补体阻断是其他补体介导疾病的风向标,因此也为omoprubart的其他适应症提供了概念验证。我们对试验中观察到的血红蛋白水平上升倍感鼓舞,这有可能减少或消除PNH患者输血的需求,同时减轻医疗资源的负担。基于这些数据的优势,我们计划在中国开展omoprubart针对PNH的关键性试验,并很快与国家药品监督管理局药品审评中心(CDE)沟通接下来的步骤。在中国,只有一种抗C5抗体治疗获得批准,但是绝大多数患者仍难以获得,我们期待进一步开发omoprubart这款有潜力成为中国首个长效的PNH治疗方法。”
驯鹿生物第二款自免疾病治疗产品IASO-782注射液IND获NMPA批准

南京,上海和美国圣荷西2023年6月25日 /美通社/
驯鹿生物(”IASO Bio”),一家处于临床阶段、致力于细胞创新药物开发的生物制药公司,宣布其自主研发的全人源抗CD19单克隆抗体IASO-782注射液新药临床试验申请(IND)获国家药品监督管理局(NMPA)默示许可(受理号:CXSL2300272),适应症为自身免疫性血液系统疾病-自身免疫性血小板减少症(ITP)和温抗体型自身免疫性溶血性贫血(wAIHA),距离该产品美国IND获FDA批准仅隔一周时间。
自身免疫性疾病领域是仅次于肿瘤领域的第二大药物市场,驯鹿生物以开发血液肿瘤药物为基石,深耕自身免疫性疾病领域。驯鹿生物是国际上最先开展CAR-T在自身免疫性疾病(以下简称”自免疾病”)领域研究的公司之一。公司首款用于治疗自免疾病——AQP4-IgG阳性的视神经脊髓炎谱系疾病(Neuromyelitis Optica Spectrum Disorder,NMOSD)的CAR-T产品(伊基奥仑赛注射液,研发代号CT103A)IND于2022年8月获NMPA批准,标志着公司CAR-T疗法从恶性肿瘤领域向自免领域拓展。而此次驯鹿生物另一款产品IASO-782注射液抗体疗法在中国IND的获批,加速了公司创新疗法在自免疾病领域的探索,将为患者带来更多的治疗选择。
此外,驯鹿生物于2022年10月授予 Cabaletta经临床验证的全人源CD19序列在自身免疫性疾病领域开发修饰T细胞产品中的全球独家开发、生产及商业化权利。通过该项合作,驯鹿生物将有资格获得最多两款产品, 累计高达1.62亿美元的首付款以及潜在开发和商业化里程碑付款和销售分成。同时,驯鹿生物拥有在大中华区开发Cabaletta使用该许可序列的产品并将其商品化的优先权。目前Cabaletta 使用该许可序列的自免CAR-T产品CABA-201用于治疗活动性狼疮肾炎(LN)或无肾脏受累的活动性系统性红斑狼疮(SLE)和特发性炎症肌病(IIM)两项适应症IND已相继获得FDA批准,计划启动1/2期临床试验。
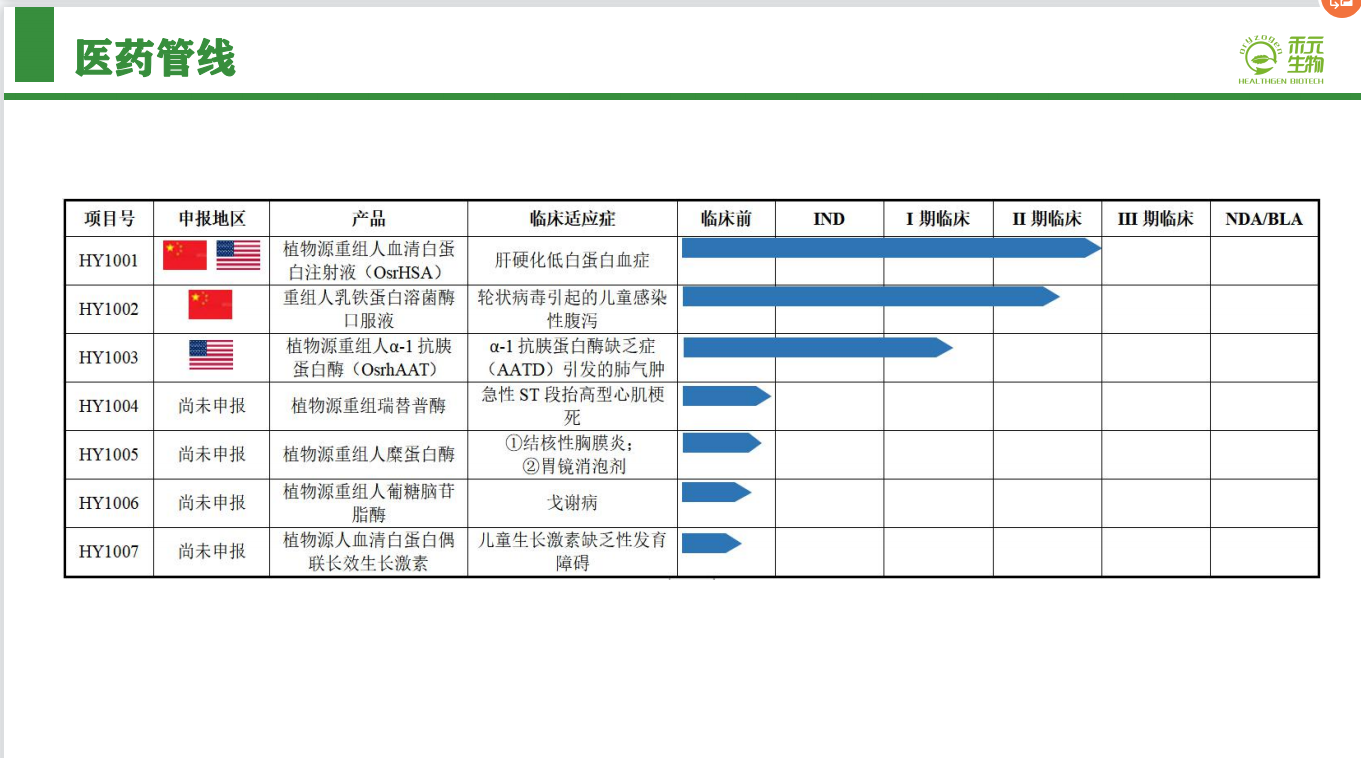
植物源重组人血清白蛋白OsrHSA









第14届上海双年展发布策展及主要工作团队

▲第14届上海双年展LOGO
上海双年展组委会欣然宣布即将举行的第14届上海双年展的更多细节,以及共同实现此次展览的策展及主要工作团队。
我们自古观察苍穹来理解自己,正如我们观看投射着过去与未来的电影银幕。以“Cosmos Cinema 宇宙电影”为题,第14届上海双年展将为观众提供一个时空,让人们置身其中,思考宇宙的运作以及我们在其中的位置。Cosmos一词的希腊语词源不仅意味着宇宙,也意味着美与和谐。而汉语的“宇宙”则是无限的时间和空间的意思,与电影有着强烈的共鸣。
无论是有意间,对于星丛的解释造就了我们的起源故事,信仰,时间体系,经济,导航方式,农业,科学和社会秩序;还是无意间,潮汐运动或太阳耀斑的种种作用。宇宙塑造了我们生活的方方面面,“宇宙电影”将探讨我们与宇宙的关系如何影响芸芸众生。电影的原理,也就是光与影,以及与图像的历时性相遇,人类不也是这样体验宇宙的吗?亚历山大·克鲁格(Alexander Kluge)表示宇宙是最初的电影,在宇宙中所有过去的事件都以“光的轨迹”形式储存。安德烈·巴赞(André Bazin)则认为电影“还没有被发明出来”,因此蕴含无限可能。将分别回顾过去、探讨未来的二者视角结合,“宇宙电影”不仅把电影看成一种叙事媒介,而更是将它视作一种宇宙现象,这种现象有可能改变我们对宇宙的理解从而调整我们在其中的位置。
而正如对繁星的解读多种多样,展览中的作品也采用多种形式与创作方法。它们反思不同的宇宙学说和微观现实,并指向人类与天地互动以及理解宇宙的不同途径。这些思考似乎都发自类似的发问:我们如何融入这个统治时间与空间的系统?同一规则在不同的尺度上都适用吗?我们对宇宙的理解如何改变我们在地球上的行为?我们如何与彼此,与地球上的非人类物种,乃至与地外生命共存?
“宇宙电影”提议:从古至今对宇宙的思考或许可以帮助我们对抗这个时代特有的异化:人与人彼此的异化、与自然的异化,甚至与时间本身的异化。毕竟我们的世界没有一个部分能够脱离太阳、月球和其他天体的影响,因此,第14届上海双年展希望表达这样一个观点:理解天地宇宙可激发以更为复杂的方式思考当今世界面对的愈加错综棘手的多重挑战。
虽然我们共处同一星空下、同一屏幕前,这并不意味着我们一模一样,本次参展作品的多样性将证明这一点。每种文化对宇宙都有不同的解释,并基于这些解释,建立起与之相应的哲学体系。我们都敬畏苍穹,却各自生发出与之相异的关联。从探索外太空的冲动到对意识起源的反思,“宇宙电影”将呈现广泛而丰富的提议与回应,并通过雕塑、电影、装置、行为和绘画等形式呈现。
来自中国与世界各地的艺术家们将探索这些历史,反映上海作为世界性的大都市和电影中心的地位,也体现中国与宇宙之间深厚的哲学和艺术渊源。展览“宇宙电影”希望为这一传统贡献一己之力。
第14届上海双年展策展及主要工作团队介绍
主策展人安东·维多克(Anton Vidokle)集结了非凡的策展及主要工作团队,他们将共同致力于实现此次展览。参展艺术家名单将于近期公布。
主策展人

▲安东·维多克在展览“不期而遇”现场,拉脱维亚当代艺术中心,2019年
摄影:玛格丽塔·奥戈切娃
经上海当代艺术博物馆学术委员会审慎决议,安东·维多克(Anton Vidokle)被任命为第14届上海双年展主策展人。
安东·维多克在纽约生活与工作,并在那里创立了e-flux和“宇宙研究所”。关于第14届上海双年展的主题,他说:“人类自古便有仰观天空的传统,并相信世间人事与天际星象间存在某种联系。对天象的理解奠定了我们的起源传说、宗教信仰、时间体系、定位导向、务农历法、科学技术、社会宗法以及其他人类生活秩序的方方面面。天象对于非生命体的约束同样无所不在:万物的运作皆在太阳、月亮与诸天体的节律下进行。第14届上海双年展将围绕艺术家对天人关系的思考展开,深入探究宇宙对人类生活的启发与制约。上海这座城市与这一主题之间的联系不言而喻,不仅因为中国的哲学和艺术深受宇宙思考的影响,也因为上海在历史上承担着沟通东亚与世界的桥梁角色;更因这座城市本身正在作为中国迅速发展的民用航天产业的枢纽之一,迈向太空。”
安东·维多克1965年出生于莫斯科。1979年,他开始跟随苏联亚美尼亚艺术家康斯坦丁·卡拉米扬学习绘画。1981年,他随父母移民美国并在纽约视觉艺术学院完成学业。维多克最早在2012年与鲍里斯·格罗伊斯与伊利亚·卡巴科夫的对话中接触到宇宙主义的思想。他在之后前往西伯利亚、哈萨克斯坦等前苏联地区追寻宇宙主义科学家、思想家和艺术家留下的遗迹,并完成了七部基于尼古拉·费多罗夫、瓦西里·切克里金、瓦莱里安·穆拉维夫、亚历山大·斯维亚托戈尔和弗拉基米尔·维尔纳茨基等宇宙主义作者著作的短篇影像。维多克在e-flux上发起了有关该主题的重要历史文本的翻译以及当代艺术写作。他与阿森尼·日利亚耶夫共同创办了“宇宙研究所”,一个宇宙主题的在线出版计划与开放档案。维多克曾在许多国际展览、艺术节及机构展出,其中包括第12届卡塞尔文献展、威尼斯双年展、上海双年展、柏林电影节、洛迦诺电影节、光州双年展、台北双年展、横滨三年展、蓬皮杜中心、泰特现代美术馆、特列季亚科夫画廊、安特卫普当代艺术博物馆、索菲亚王后国家艺术中心、首尔国立现代美术馆、柏林世界文化宫和华盛顿特区国家美术馆。
策展人
向在荣教学、做研究、也策划展览。他的这些实践与神话及世界主义息息相关,并通过英、西、法、中及纳瓦特多语,在丰富的文化、历史情景及理论框架下展开。他在昆山杜克大学教授文学及艺术。他曾共同策划了如2021年广州影像三年展及2022年柏林世界文化宫的展览《仪式:埋葬这个未卒的世界》等展览及艺术项目。他写有专著《古怪之道》(Queer Ancient Ways: A Decolonial Exploration, punctum books),并正在完成第二本书“跨二论”(Transdualism)的写作。
哈莉·艾尔斯(Hallie Ayres)现居纽约,是一位研究学者和艺术史学家。她的写作见于e-flux的评论与期刊,并在布拉格美术学院授课。目前,她在宇宙研究所担任研究员,编辑《宇宙通报2021》(Cosmic Bulletin 2021)。哈莉·艾尔斯曾先后在世界各地负责协调多个展览与项目,并在纽约和土耳其等地制作多部实验电影。她现在担任e-flux的助理总监。
卢卡斯·布拉西斯基斯(Lukas Brasiskis)在e-flux担任电影与影像策展人,致力于通过定期放映、相关活动和线上项目等方式在学术鉴赏、策展和电影研究之间建立联系。他于2022年获得纽约大学博士学位,并在纽约大学和布鲁克林学院任教。他发表了大量关于移动影像的写作,担任《东欧电影与环境》(Cinema and the Environment in Eastern Europe, Berghahn Press)、《乔纳斯·梅卡斯:摄像机一直在运转》(Jonas Mekas: The Camera Was Always Running, Yale University Press)的联合编辑。
出版编辑
本·伊斯特汉(Ben Eastham)是一位现居雅典和伦敦的作家兼编辑。他是伦敦文学杂志《白色评论》(The White Review)的联合创办人,曾编辑关于艺术家和诗人的书籍,包括斯蒂芬·斯彭德(Stephen Spender)、法比奥·毛里(Fabio Mauri)以及路易斯·加姆尼泽(Luis Camnitzer)。他发表大量关于艺术和文学的写作,曾担任《艺术评论》(Art Review)的编辑和第十四届卡塞尔文献展的副编辑。他的第二部著作《想像中的博物馆》(The Imaginary Museum)是一部关于艺术和记忆的推理小说,2020年由哈珀·柯林斯出版社出版。他是e-flux评论版块的主编。
展陈设计
COLLECTIVE是一家从事建筑设计、室内设计和展陈设计的国际建筑工作室,总部位于香港,并在马德里设有工作室。COLLECTIVE汇集了拥有多元专业知识和广泛国际经验的人才,挑战以建筑师命名的建筑事务所现状。工作室目前由吴家莹、陈芷欣、胡安·明格斯(Juan Minguez)和林雪筠领导,与拥有国际背景的多元团队开展合作。
视觉设计
钱梦怡 & NONPLACE Studio
钱梦怡硕士毕业于耶鲁大学艺术学院平面设计专业,现任e-flux艺术指导。2022年与陈熙,毛楚容于上海共同创立NONPLACE工作室。他们探索不同的表达语言,包括但不限于装置,影像,虚拟体验,视觉设计等。他们希望以访问者的身份踏入不同的领域空间,促成跨学科的合作;并致力于在不同的群体,媒介和场域之间,创造实验性的体验。
©文章版权归属原创作者,如有侵权请后台联系删除
亲历Biotech破产潮:贪婪在左,死亡在右

美国Biotech的破产潮就像悬在中国医药投资人头上的达摩克利斯之剑,他们担心这一浪潮是否也将在中国发生,会以何种方式开始,并对自家的被投企业甚至自家机构能不能穿越周期感到迷茫。这种担忧来自,他们没有经历过创新药的周期,如果暴风雨来临,意味着可能要离开这个行业。本期我们将回顾美国Biotech这一轮破产潮下发生的故事,以及对于中国Biotech的启示。
近日,两则IPO消息将大洋彼岸的医药人连接了起来。
一则是加拿大公司Acelyrin登陆纳斯达克,这是自2021年以来最大的生物技术上市公司之一,市值5.4亿美元;另一则是中国公司科伦博泰通过港交所聆讯即将上市,这是自2022年来首家单次递交过聆讯的Biotech,估值超100亿元。
“大家都太需要好消息了!”两公司被业内冀望成为惨淡IPO终结的候选者。
然而现实的残酷不减,美国Biotech正在走向有史以来的“破产深渊”,“越来越多的公司正在破产或者等待破产”;而中国上市Biotech开始经历不明原因的暴跌,“-20%”搅动着医药人脆弱的情绪。
据Bankruptcy Data统计,2019年美国生物制药公司破产飙升至11家,占所有破产公司比例飙升至7.5%,此前的十年中这一数字维持在5%以下。到了2023年,见于媒体报道的破产案例几乎每两三周就有一家。
好消息是,JP摩根认为,投资者最糟糕的时期已经过去,无论接下来是否经济衰退。行业更多的观点也倾向于,第三季度会迎来反弹的机会。
美国Biotech的破产潮就像悬在中国医药投资人头上的达摩克利斯之剑,他们担心这一浪潮是否也将在中国发生,会以何种方式开始,并对自家的被投企业甚至自家机构能不能穿越周期感到迷茫。这种担忧来自,他们没有经历过创新药的周期,如果暴风雨来临,意味着可能要离开这个行业。
破产带来的影响是不可逆的,对于大多数Biotech来说,日子虽然越过越紧张,从过去的紧锣密鼓变成现在的降本增效,但是他们仍然坚守在阵地。本期我们将回顾这一周期下美国Biotech经历了什么,有什么被改变了,中国的Biotech是否要经历这一历程?
多位受访者认为,中国的biotech一定会经历这个类似的过程。整个行业并不会发生衰退,但个体公司一定会。有部分公司会进入僵尸状态,融不到资也不想关门。直至几年之后被投资者强制回购或清算(未上市公司),或者被退市,低价并购(已上市公司)。
溃败时刻
越是贪婪,就越接近死亡。
在纳斯达克,五年的时间足以用来检验一家公司,并使之从高潮走向死亡。2023年2月,明星公司Rubius宣布将进行清算和解散程序。五年前,Rubius还在蒸蒸日上,当时人们根本不知道它很快就会崩溃。
这家由著名投资机构Flagship于2014年孵化的公司,在2018年上市时创造了当时最大的IPO记录。它一直专注于红细胞治疗产品(RCT)的开发,曾开发出多个RCT候选药物,涉及癌症、自身免疫性疾病、遗传性代谢紊乱等领域。
然而“科学不总是会把我们带到我们所期望的方向,即便会,也不符合我们的时间表。”五年后Rubius梦想破灭。由于其产品开发进展缓慢,直到2020年底才启动了首个RCT候选药物RTX-240在人体中的临床试验。
Rubius可能是一个值得警惕的故事,它的特点是在缺乏收入和重要临床数据的早期阶段上市。
无独有偶,数字疗法先驱Pear在2021年底登陆纳斯达克时还是风光无限好,估值百亿、被超额认购等诸多光环加持,仅仅一年多时间,轰然倒塌走向破产。
同样在破产名单里的“先驱”们还有Codiak们。更多的公司甚至没有走进B轮就终止运营了,Flame Biosciences、Escape Bio、Coda biotheraptics……名单很长。
Seeker和Summation Bio是最近梦想破碎的Biotech中的代表——不是被“卷死”而是苦于没有临床数据,融资困难。“根本等不到投资”。
在一个要求苛刻的市场中,见证一个才华横溢的团队独立将新药推向市场越来越有难度。
Summation喊冤,“科学是难以捉摸的,尽管已经尽了最大努力而且没有出现错误的执行。”尽管有一名员工表示Summation在这轮融资中筹集了6000万美元,但情况仍然无法克服。
这是一家致力于研究非病毒载体的基因疗法Biotech,疾病领域主要覆盖中枢神经系统和溶酶体疾病以及肝脏、眼科、肌肉等。诞生在,近几年AAV(腺相关病毒)为载体的基因疗法的困顿时期。
值得关注的是,这一系列早期Biotech关闭的背后,不乏有Third Rock 、5AM、Flagship等风险投资公司的孵化。
实际上,早在2019年危险已经悄悄潜伏。“如果没有疫情,生物技术的这一次下行或许早就开始了。” InScienceWeTrust BioAdvisory创始合伙人唐钧提到,他曾经是华尔街的卖方分析师现在专注于中美跨境BD交易以及VC投资。
在疫情到来的前夕,2019年的前11个月里,有11家生物制药公司宣布了破产,而过去十年中每年仅有4家。当时有业内专家在接受媒体采访时称,“现在出现了一个转折点,破产数字的增长预示着将有更多公司跌至为零,尤其行业面临越来越大的法律和政治的阻力。”他还表示,经过长达10年的蓬勃发展,新上市的生物技术公司可能难以承受市场的压力,尤其是处于早期阶段的平台性公司。
“市场比之前任何时候都更加无情,当他们再次犯错时,不会像过去那样被给予第二次机会了”。前述投资人表示,这可能是导致破产率上升的一个因素,“以往在我们行业中,你真的看不到很多绝对失败的人”。
整个市场的趋势也发生了转变。在二级市场,相较于标普500指数持续的上涨,代表生物技术指数的S&P Biotechnology指数经历了由涨入跌的过程,至今仍处于“水深火热”状态。
IPO市场则是发行数量骤降,2022年仅有19家,低于过去十年的平均水平(30家)。以及现在的发行“堵塞”。多位受访者透露了一个这样的信息,很多公司正排着队准备在秋季上市。纳斯达克交易所统计的数据是,目前约有50-55家生物制药公司在等待IPO。
值得关注的是,市场越接近波谷期,越是聪明投资者进行收割的契机。尽管有很多公司走近破产边缘,但仍有些公司被竞相抢购。
昆斯治疗(Quince Therapeutics)是个例子。在一位投资者披露其持有9.98% 的股份几天后,昆斯治疗采取了“毒丸”计划,意在阻止投资者从公开市场积累股票,以防被恶意收购。
毒丸计划在美国的使用相当普遍。当上市公司面临收购威胁时,其董事会启动“股东权利计划”,通过股本结构重组,降低收购方的持股比例或表决权比例,或增加收购成本以减低公司对收购方的吸引力,达到反收购的效果。
不过唐钧并不十分乐观,他认为现在是否已经是底部还很难说,受诸多因素影响,比如宏观上的政治因素和微观上的经济衰退因素等等,“可能还得有段时间的调整”。
高潮时刻:天赐的两年
在2019年之前,生物技术公司其实已经经历了长达近十年的繁荣时期。
那十年中,在纳斯达克上市的中小型生物技术公司的数量翻了一番,同时平均而言,这些上市Biotech的市值更高,募集的资本也更多。华尔街知名投行杰富瑞发现,从2010年至今,这些公司的市值翻了一番,研发预算翻了三倍,现金消耗率翻了四倍。
从数据来看,市值2亿美元到50亿美元的Biotech,他们每年的烧钱水平已经从2000万美元增加到8000万美元。杰富瑞分析师易迈克将其归因于自由流动的资本、更多的平台公司以及肿瘤领域的市场竞争。
2018年~2019年时,生物技术行业融资规模达到了前所未有的高潮。杰富瑞统计,期间有100家完成了IPO,270家公司完成了上市后的再融资,筹集了数百亿美元的现金。
比如,Moderna、Rubius、BioNTech等早期平台公司,这一时期在缺乏利润和重要临床数据的情况下以数十亿美元的估值完成上市。如今来看,只有少数的“宠儿”留下,更多的公司走向令人唏嘘的结局。
原本市场在2019年之后就应该急转直下,但新冠大流行推迟了这一进程。
2020年和2021年更是进入了极度不理性的疯狂时代,疯狂到“你只需要一个邮政编码和一个想法就能获得资金。”
这两年被认为是天赐的两年。根据Evaluate Pharma统计的IPO发行数据,2020年有76家,2021年有98家通过IPO登陆二级市场。正常来说,一个更健康的IPO市场每年只需要约30家公司上市。而过去10年纳斯达克交易所的平均IPO数量约为25~30家。
期间一种叫SPAC(特殊目的收购公司)的交易模式开始在生物技术行业流行起来,据统计这两年间通过SPAC交易上市的公司就有18家,其中不乏有EQRx这样主打商业模式创新的公司,而他们后面多是RTW、RA Capital、Deerfield Capital等新锐资本的身影。连国内康桥资本、弘毅资本都发起设立了专门面向医疗的SPAC。
不过随之而来的是,这近200家新上市的Biotech有许多股价都跌破了发行价。
“这两年纳斯达克交易所上市了很多不该上市的公司,行业必须要去消化这些刚刚IPO的公司,这个消化的过程必然是惨烈的。”唐钧表示,迅速膨胀的IPO规模与每年获批上市的新药数量并不匹配,泡沫就浮现了。
他还列举了一组数据来支撑其观点。从 2010-2019年的十年中,每年新分子实体(NME)和生物许可申请(BLA)FDA批准的 中位数为40个 ,2010年最低为21个 ,2018年最高为59个。
强压之下泡沫终究会破。“我们不需要一个强劲的IPO市场,我们不需要2020年或2021年。”全球知名律所古德温(Goodwin)生命科学业务负责人米切尔·布鲁姆表示,“我们更需要一个良好的市场,强大的公司能够上市,交易变得更良好、更成熟,更先进。”
沉淀的果实
多位受访者在总结美国这波生物技术浪潮的底层原因时,将其归结为正常的周期下行所致,任何产业都存在周期,尤其生物技术是对宏观经济最敏感的行业。“Biotech是最容易出泡沫的。”
而且在疫情期间,政府、投资者和风险资本纷纷大举投资生物科技领域,寻求抗击新冠的解决方案。浩悦资本创始管理合伙人兼首席运营官丁亚猛表示,这导致了一段时间内生物科技公司估值的迅速上涨。很多投资机构迅速将原本和疫情关系不大,甚至“早熟”的公司推向IPO,进一步推高了估值水平。
总体来说,这是美国创新药又一次“去伪存真”的历程、产业升级的过程。
时间是检验Biotech价值的最好标准。去年8月,中信建投医药对2004-2018年间通过纳斯达克IPO上市的424家Biotech/Biopharma公司进行分析发现,仅有225家企业仍然存续,占比53.1%;另外接近半数的企业“消失”了,其中有约41.3%(175家)被收购/合并。存续企业中,有84家市值小于1亿美元,占比37.3%;仅有9家市值超过50亿美元,占比4%。
值得关注的是,时间越长企业存续率越低,这424家公司中,2005年和2008年上市的企业几乎没有存续。存续的并且成为Biopharma的公司更是寥寥,仅有如Alnylam这般在小核酸领域的绝对王者。
往后,2009年至今美国生物技术前后经历了三个方向的浪潮:ADC进入规模商业化时代、抗体药进入双抗时代、基因细胞治疗浪潮掀起。
沉淀并且完成蜕变的只有Moderna(2018年IPO)和BioNTech(2019年IPO)两家荣获“天机”的mRNA企业,以及有重磅产品的Argenx(2017年 IPO)。不过相对Alnylam来说,这几家“新生代”时间仍然较短并不能下定论。
给中国带来的
所谓甲之蜜糖,乙之砒霜。之于刚刚成长起来的中国生物技术行业,这十年却是一场摸着石头过河的艰难的成长历程,前路正迷茫。
“过去十年是极其不正常的十年。这十年中,资本与生物技术公司都被‘宠’坏了,因为资本从来没有这么便宜过。”唐钧直言。他更担心,诞生在这样一个浮躁环境中的中国创新药,基础薄弱,经不起锤炼。一级市场往往倾向于能够快速IPO的公司,这与一个能够创造巨大临床价值Biotech公司的商业计划相矛盾,“生物技术是真正能诠释时间价值的赛道,这一特性也赋能了投资的高门槛”。
现实是,“我们把不正常的时代当成了正常时代,不少人还幻想在不久的将来资本市场会重回几年前的 ‘正常状态’”,唐钧觉得不太理性的情况正在发生。
在这种情况下,疯狂采摘低垂果实的事情出现了——数以百计的PD-1排队、HER2 ADC为打败DS8201卷出了新高度……而当资本的闸门关上,政策的堤口提高,行业开始出现惨烈的“踩踏”现象:企业为了自救不得不砍掉同质化大三期临床,资本落荒而逃,二级市场“-20%”的下跌历历在目。
尤其当首个PD-1被中国药监局拒批时,很多业内人士担心“这是否是从监管端发出来的信号,中国生物技术公司就此走向类似美国‘破产潮’的阶段。”
唐钧认为,中国的创新药企必须经历凤凰涅槃的过程,将人才的资源、资金的资源、临床的资源等等生产要素配置到合适的企业,才可能完成新阶段的跨越。
“中国的biotech必然会经历类似的过程。整个行业并不会发生衰退,但个体公司一定会,甚至是符合一类筛选标准的公司。”丁亚猛列举着个体公司走向衰亡的形式,大体会陷入融资困难——产品开发进度不达预期——无法向潜在投资者交出满意答卷——融资更困难的死循环。这些公司一部分会进入僵尸状态,融不到资也不想关门。直至几年之后被投资者强制回购或清算(未上市公司),或者被退市/低价并购(已上市公司)。在此期间,会经历股票大跌,大规模裁员等情况。
中国的Biotech或许已经进入其中了。2022年以来砍管线、裁员已经是常态化操作,更为严重的关厂也三三两两地发生过,以及CXO和Biotech的双向互转。今年来这些曾经秘而不宣的事情陆续被曝光,比如药明生基上海临港工厂的调整、老牌CRO保诺桑迪亚裁员……恰恰给人一种骇浪将至的压迫感。
接下来,会有谁走向消亡?
在丁亚猛看来,那些产品缺乏创新,开发进度严重滞后,销售业绩严重不达预期或者与事先吹出的“泡泡”相距甚远的公司,必然将走向衰亡之路。因为biotech产品开发时间过长,在产品进入开发阶段时也许还有“创新性”这块遮羞布;但开发过程中若执行力不强,或者遇到意外的困难,导致进度落后,即使原本创新性足够的产品后来也会被越来越多的竞争对手赶上。还有一类公司为了差异化而差异化,设计出的产品更多是“作用机制的不同”,而不是“疗效和安全性的优异”,最终临床并不会买单,导致商业化失败。“符合这两类标准的公司,在美国和中国都有不少。”
有不愿具名的投资人给了一个惊悚的数字,“可能有80%的企业都该死”。
这种“消亡”可能会越来越快地到来。之前经常是一级市场割二级市场的韭菜,这几年来一二级市场倒挂相当严重,一级市场要想喝口汤也很难。现在,一二级市场的投资人已经达成了共识:快速淘汰“该死”公司,将资源还给市场。
在生物科技行业中,从创立阶段开始,经过几轮融资,甚至在IPO之后,总会有一定比例的公司无法从一个阶段过渡到下一个阶段。“这本身就是个适者生存的游戏。”
“公司的IPO只是起点而不是终点,一级和二级市场本来就不应该有这么截然的分界线。”丁亚猛提醒,一级和二级市场投资人各自承担的筛选标准和责任并不全然相同。一级市场的筛选责任是将资源优化配置给技术平台拥有真正创新性的企业,产品立项潜在的将会满足真正未满足临床需求的企业,创始团队具有很强的创业决心和药物开发经验的企业。而二级市场的筛选责任是将资源优化配置给产品数据已经相对清晰,甚至体现出强烈的成长性的销售业绩的Biotech。在现有的18A和科创板上市标准下,已经IPO的Biotech,其产品必须具有以上的二者特点其中一个,甚至二者兼具。如果在一级市场的筛选已经完成后,二级市场的以上要求没有达到,应该说一级的筛选是不成功的。
但现实情况中,常常是在一级和二级的选择时间点之间的空档,也就是优秀的团队以创新的技术平台,聚焦了真实的临床需求,但由于Biotech本身的高度不确定性,也有可能最后没能做出具有优异数据的产品,导致产品无法上市或者销售不理想。“一级和二级市场的筛选机制都有不完美之处,但最后都会由二级市场的投资者承担其结果。”
当资本走向完全市场化的过程,Biotech更要对“有所为,有所不为”有清晰认知。周期下行带来的不应只有痛苦,更要有成长。首先明确长周期行业要有更长的前瞻性预见性,其次是有前瞻性预见性也要有执行力。“如果立项的时候还处在世界领先,但1期做了3年,2期做了3年还没做完。再做下去也意义不大了。科技行业已经完成了从大鱼吃小鱼过渡到快鱼吃慢鱼的转变,Biotech也理应如此。”丁亚猛说。
三是对自身和对行业要有恰如其分的清醒认识。所谓“监管意义上的创新药”和“满足真正临床刚需的科学意义上的创新药”是两回事。过往5年有太多的前者自认为是后者。而前者势必被淘汰,后者会被留下。
来源:E药经理人
作者:彡氜
责编:Adam

