2 型糖尿病(T2DM)患者血糖控制不佳,超重或肥胖,伴有肝酶明显升高,超声提示脂肪肝,同时排除了其他原因所致的肝病,那么,这个患者很可能是患上了非酒精性脂肪性肝病(NAFLD),而这种情况在临床上也十分常见。
流行病学资料显示,T2DM 和 NAFLD 之间存在很强的双向关系,二者相互促进,导致不良的代谢和心血管风险增高[1],有观点甚至认为 NAFLD 中的非酒精性脂肪性肝炎(NASH)可作为 T2DM 的并发症[2]。研究已证实,NAFLD 的发病过程与胰岛素抵抗(IR)有关[3]。
那么,在接下来的治疗中,除了降糖和护肝之外,我们还能做些什么?此次湖南省人民医院罗娟教授和沈阳市第六人民医院王晓梅教授分享的典型病例的诊治过程,以及来自重庆医科大学附属第一医院李启富教授的精彩点评,一定会带来深刻的启示。
患者男,52 岁,T2DM 病史 2 月,此次因「血糖控制不佳且口干、夜尿多」就诊。
就诊时降糖方案:自行不规律服用二甲双胍片(每次 0.5 g,每日 2 次),未规律监测血糖。
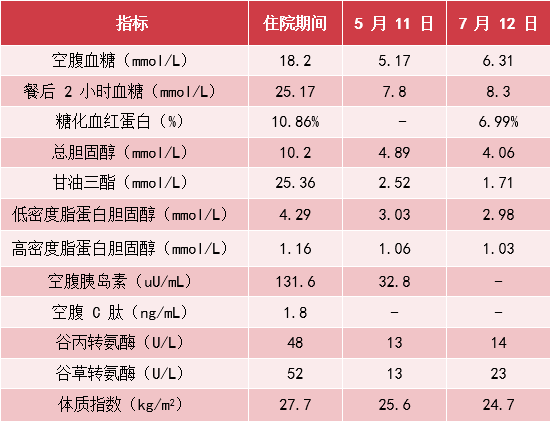
● 血糖高,症状明显:入院后空腹血糖 18.2 mmol/L,餐后 2 小时血糖 25.5 mmol/L,糖化血红蛋白 10.86%,且口干明显,夜尿增多,每晚 2~3 次,无尿急、尿痛。
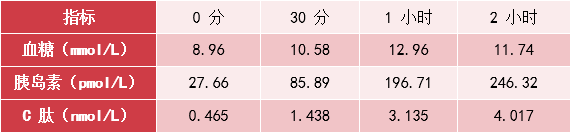
● 胰岛素分泌受损伴有 IR:空腹胰岛素:131.6 pmol/mL↑,餐后 2 小时胰岛素:548.6 pmol/mL↑;
● 存在多个合并症:
超重/中心性肥胖:体质指数 27.7 kg/m²,腰围 103 cm;
高脂血症:既往「高脂血症病史」10 余年,入院后血脂谱:总胆固醇 10.2 mmol/L↑,甘油三酯 25.36 mmol/L↑,高密度脂蛋白胆固醇 1.06 mmol/L,低密度脂蛋白 4.29 mmol/L↑;
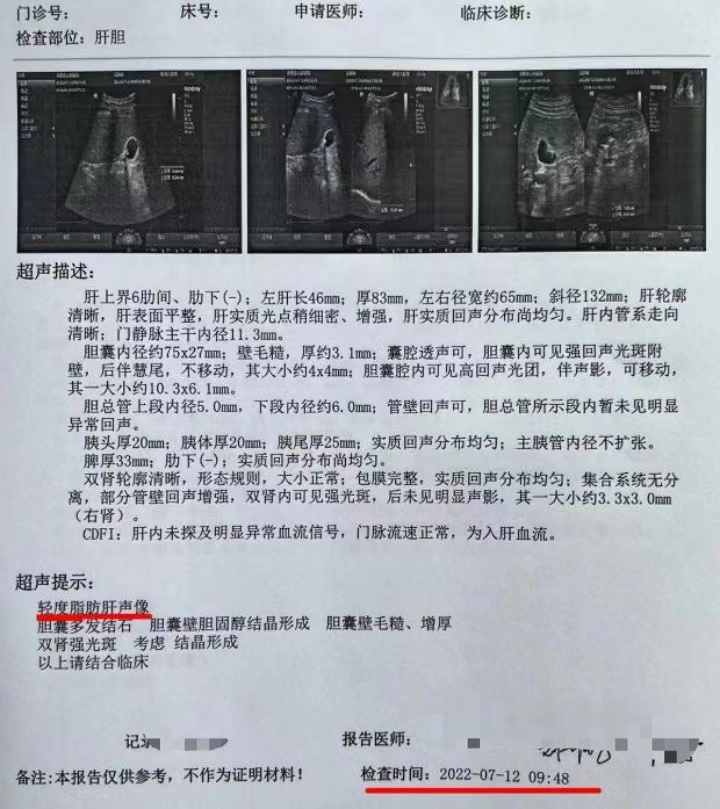
NAFLD:腹部彩超示重度脂肪肝声像(图 1),谷丙转氨酶 48 U/L↑,谷草转氨酶 52 U/L↑,既往无嗜酒史,无其他肝病证据;
动脉硬化:颈部动脉彩超示双侧颈动脉硬化,右侧锁骨下动脉斑块形成声像。
● 改善高血糖状态和 IR:住院期间经胰岛素泵强化治疗,联合口服降糖药,出院后调整为西格列他钠片(32 mg/次,口服,每日 1 次),度拉糖肽注射液(1.5 mg/次,皮下注射,每周 1 次)
● 改善血脂谱:首先降低甘油三酯,给予非诺贝特胶囊(200 mg/次,口服,每日一次)。
● 患者为初发 T2DM,伴有高脂血症、超重/中心性肥胖、NAFLD,相关异常指标符合代谢综合征的诊断,经过生活方式干预、强化降糖、改善 IR、调脂等综合治疗,患者血糖、血脂、肝酶、体质指数明显改善,空腹胰岛素水平明显下降,重度脂肪肝转为轻度脂肪肝;
● IR 是多种疾病的共同危险因素,如 T2DM、NAFLD,而目前针对 IR 的有效治疗药物较少。该患者使用的西格列他钠可直接改善 IR,有效持久降低 T2DM 患者的糖化血红蛋白、空腹血糖、餐后 2 小时血糖,有效改善血脂谱及 NAFLD,与胰高血糖素样肽-1 受体激动剂等作用机制不同的药物联用可能达到更强的胰岛素增敏、减重等作用。
● 该患者治疗期间未出现低血糖等不良事件,无胃肠道不良反应,无明显水肿及体重增加,提示西格列他钠与其他药物联用安全性良好。
患者女,64 岁,T2DM 病史 10 年,此次因「手足麻木刺痛 4 个月」就诊。
就诊时降糖方案:口服二甲双胍、阿卡波糖、利格列汀等降糖药物治疗。近 1 个月自测空腹血糖约 8~10 mmol/L,门诊查糖化血红蛋白 7.6%。
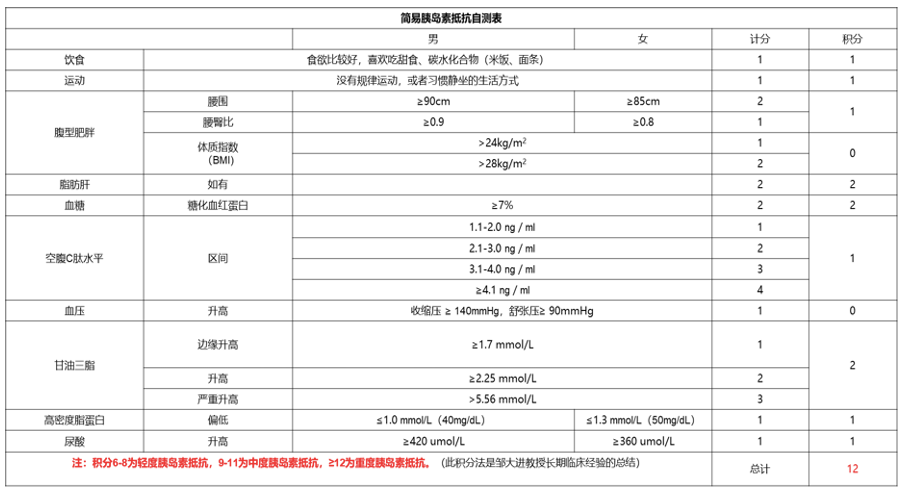
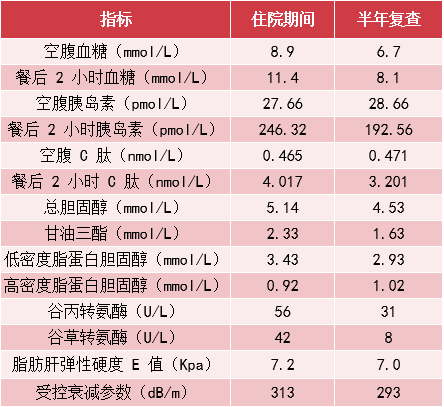
● 重度 IR: 体质指数 22.06 kg/m2,腰围:80 cm,IR 自测表评分 12 分(见表 3)。
● 伴有合并症/并发症:
高脂血症:血脂谱示总胆固醇 5.14 mmol/L,甘油三酯 2.33 mmol/L↑,高密度脂蛋白胆固醇 0.92 mmol/L↓,低密度脂蛋白胆固醇 3.43 mmol/L↑;
NAFLD:腹部彩超示脂肪肝,谷丙转氨酶 56 U/L↑,谷草转氨酶 42 U/L↑,肝脏弹性硬度示 E 值 7.2 kPa,受控衰减参数 313 dB/m,既往无其他肝病病史和饮酒史;
糖尿病视网膜病变:眼底检查示双眼糖尿病视网膜病变 III 期;
动脉硬化:动脉超声示双颈、双上肢及双下肢动脉粥样硬化样改变。
● 降糖治疗方案:二甲双胍 0.5 g/次,口服,每日 4 次;阿卡波糖 50 mg/次,餐时嚼服,每日 3 次;西格列他钠 32 mg/次,口服,每日1次
● 其他治疗:阿司匹林肠溶片 0.1 g,口服,每日 1 次;瑞舒伐他汀钙片 10 mg,口服,每日 1 次。
住院治疗 7 天后,血糖控制平稳,空腹血糖 6.4 mmol/L,餐后 2 小时血糖 8.4 mmol/L。
半年后随访结果见表 4:
● 本例患者糖尿病病程长,血糖未达标,胰岛功能尚存,IR 重,同时合并高脂血症、NAFLD、糖尿病视网膜病变等合并症/并发症,且符合代谢综合征的诊断;
● 经过降糖、改善 IR、调脂、抗血小板等治疗,患者血糖、血脂、肝酶明显下降,脂肪肝相关参数得到改善,这与西格列他钠的使用不无关系。
博士,二级教授,博士生导师
重庆医科大学附一院内分泌科主任
重庆市糖尿病中心主任
国务院政府津贴获得者
中国医师协会内分泌代谢科医师分会常委
重庆市首批医学领军人才
获国家自然科学基金 6 项
发表 SCI 60 篇(JACC、Diabetes Care、JCEM)
T2DM 与 NAFLD 互为常见的合并症或靶器官损伤,当两者同时出现时会明显增加患者预后不良的风险。T2DM 也是临床上预测 NAFLD 向 NASH 及 NASH 相关肝硬化进展的一项重要指标[1]。
NAFLD/NASH 发病的始动因素与 IR 有着紧密的联系[3]。IR 存在于单纯的脂肪肝和非酒精性脂肪性肝炎中,外围的 IR 会促进外周脂肪的动员,提高血浆中游离脂肪酸的浓度。然而,肝脏的氧化作用、对游离脂肪酸的利用却是被抑制的,从而导致脂肪在肝脏细胞中的蓄积[3]。因此可以说,NAFLD/NASH 是一种类脂肪组织 IR、细胞因子失衡和全身炎症反应共同导致的疾病且 NAFLD 可看作代谢综合征在肝脏的表现[2]。
因此,临床医生要十分重视 T2DM 合并 NAFLD 的筛查、诊断及综合管理。全球对 NAFLD 的诊断意见较为一致的是[1]:(1)NAFLD 的诊断主要依靠病理学和影像学证据;(2)NAFLD 更倾向于是一种排除性诊断。
T2DM 合并 NAFLD 的治疗目标是在控制 T2DM 和 NAFLD 疾病进展的基础上,同时控制心血管事件(CVD)的其他风险因素(如肥胖、高血压、血脂紊乱、高尿酸血症等),预防病变及保护靶器官[1]。已发生 CVD 或 NASH 应分别给予相应治疗,以改善患者整体病情及长期预后[1]。
近年来,NASH 新药研发的重点是改善驱动疾病发生发展的三个关键病程:代谢应激、炎症和纤维化。PPAR 是一类具有调节代谢,炎症和纤维化功能的核受体,作为 NASH 的潜在治疗靶点近年广受关注。在 PPAR 全激动剂 lanifibranor 用于治疗 NASH 的 2b 期临床试验中,达到了 SAF-A 评分(脂肪变性、活动度、气球样变性)显著降低且纤维化无恶化的主要终点和多个关键次要终点[4]。
而作为首个获批上市的、中国自主原创的 PPAR 全激动剂西格列他钠,采用了构象限制策略,适度均衡地激活 PPAR 三个亚型,改善 IR,从而达到疗效及安全性的双平衡。西格列他钠在改善脂肪肝方面也被寄予厚望,目前已经在中国开展 NASH 适应证的注册临床研究。
本次报道的两个病例,IR 重,糖脂代谢和肝酶异常是共同特点。尤为重要的是,他们都伴有 NAFLD。针对这两位患者的病例特点,缓解 IR 是治疗的当务之急,因此都采用了以新型 PPAR 泛激动剂西格列他钠为基础的、改善 IR 为主要手段的治疗方案,不仅患者的血糖、血脂等代谢指标得到改善,肝酶和脂肪肝相关参数/影像学也得到改善。
前述治疗病例显示,新型的 PPAR 全激动剂西格列他钠具备缓解 IR,全面改善糖、脂、能量代谢的作用机制,对 NAFLD 具有潜在的获益,显示出良好的临床疗效和安全性!当然,我们也需要更多的临床研究和实践来检验这一新药的长期疗效及安全性。
参考文献:
[1]. 中华医学会内分泌学分会,中华医学会糖尿病学分会. 中国成人2型糖尿病合并非酒精性脂肪性肝病管理专家共识. 中华内分泌代谢杂志, 2021, 37(7):589-598.
[2]. 中华医学会内分泌学分会. 非酒精性脂肪性肝病与相关代谢紊乱诊疗共识(第二版). 临床肝胆病杂志, 2018, 34(10):6.
[3]. 董姝,等. 非酒精性脂肪肝发病机制——"二次打击”学说研究进展. 临床肝胆病杂志, 2012, 28(7): 551-555.
[4]. S.M. Francque, et al. A Randomized, Controlled Trial of the Pan-PPAR Agonist Lanifibranor in NASH. N Engl J Med, 2021, 385:1547-58.