
一位肥胖的男性 2 型糖尿病(T2DM)患者,经每日多次皮下注射胰岛素,血糖控制差;另一位肥胖的女性 T2DM 患者,血糖控制尚可,但合并多囊卵巢综合征(PCOS)。
在上述患者的治疗方案中,医生都给予了西格列他钠改善胰岛素抵抗(IR)。其原因何在?
IR 是 T2DM 显著的病理生理学特征之一[1]。PCOS 是一种常见的内分泌及代谢性疾病,从病因看,可能涉及神经内分泌、代谢、遗传、环境及下丘脑-垂体-卵巢轴等多方面[2],其中 IR 与 PCOS 存在密切关系[3]。也就是说,T2DM 与 PCOS 在发病机制上存在着共同的土壤。
因此,在临床中对此类疾病可异病同治,改善患者结局。本篇推文中,来自中国医科大学附属第四医院内分泌代谢内科索琳娜医师和大连理工大学附属大连市中心医院内分泌科李永航医师,分别分享了一例真实病例,分享了他们直击「胰岛素抵抗」的宝贵经验,更有来自广州医科大学附二院内分泌科的李万根教授带来的精彩点评,一起来看看。
病例 1:中国医科大学附属第四医院内分泌代谢内科 索琳娜医师
患者,男,45 岁,此次因「发现血糖升高 10 余年,乏力 2 个月」入院。
就诊时降糖方案:甘精胰岛素(38 U,睡前皮下注射)联合门冬胰岛素(20 U,三餐前皮下注射),间断口服阿卡波糖(0.1g/次,每日 3 次),血糖控制不理想,自测空腹血糖均在 14 mmol/L 以上,餐后血糖均在 20 mmol/L 以上。
住院期间方案及调整
1
加强糖尿病饮食及运动教育;给予调脂稳斑(阿托伐他汀、依折麦布)、控制血压(替米沙坦、氨氯地平)、抗血小板(阿司匹林)、改善神经病变(甲钴胺、硫辛酸)、改善微循环(羟苯磺酸钙)治疗。
2
考虑患者肥胖、合并糖尿病肾病及其他心血管危险因素,给予卡格列净(100 mg/次,每日 1 次)降糖、护心肾治疗,停用门冬胰岛素以简化治疗方案,治疗第 3 天开始加用西格列他钠(48 mg/次,每日 1 次)改善 IR,根据血糖逐渐减少甘精胰岛素剂量(表 3)。
表 3 患者住院期间降糖方案及血糖监测结果

治疗 1 周后,甘精胰岛素减量至睡前 26 U,其他治疗用药未变。继续维持用药,1 个月和 3 个月后随访,患者血糖、血脂、空腹胰岛素水平、肝功能、BMI 及尿微量白蛋白/尿肌酐明显改善,结果见表 4。
表 4 患者初诊与随访检查结果比较

本例患者为中年男性,T2DM 病程长,日胰岛素剂量大,血糖仍控制不佳,IR 十分严重,同时伴有糖尿病微血管并发症及多个心血管危险因素,治疗核心目标是改善 IR、减少胰岛素使用剂量,减轻体重,同时改善其它代谢指标,保护心肾。在使用基础胰岛素、卡格列净降糖、护心肾、减重,并进行降压、降脂、抗血小板等治疗的基础上,联合西格列他钠 48 mg/d 改善 IR,不仅降低了空腹及餐后血糖,减少胰岛素剂量,有效控糖的同时还改善了血脂和肝功能等多个指标。患者服用西格列他钠期间,无药物相关不良反应。
病例 2:大连理工大学附属大连市中心医院内分泌科 李永航医师
患者,女,30 岁,此次因「月经失调 2 年」就诊。
现病史:月经失调 2 年,曾在我院检查确诊为 PCOS。
既往史:无。
住院期间方案及调整
1
加强糖尿病饮食及运动教育;给予双环醇片、多烯磷脂酰胆碱胶囊护肝治疗。
2
利拉鲁肽(1.2 mg/次,每日 1 次,皮下注射)及卡格列净(100 mg/次, 每日 1 次,口服)降糖、减重,同时给予西格列他钠(48 mg/次,每日 1 次,口服)改善 IR。
3 个月后随访,患者血糖、血脂、血清胰岛素水平、血尿酸、体重等指标明显改善(表 7)。
表 7 患者初诊及随访检查结果比较
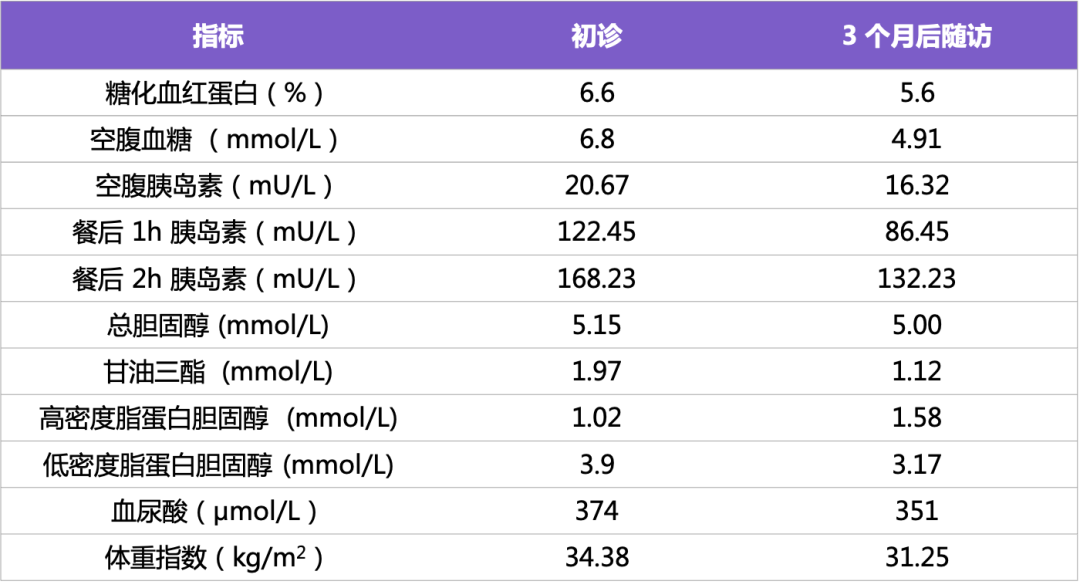
患者为年轻女性,初诊为 T2DM 合并 PCOS,伴有肥胖及多种代谢异常,IR 是其发病的共同土壤。在生活方式干预的基础上,除了护肝、降糖等对症治疗,还直接给予西格列他钠改善 IR,有效降低血糖、血清胰岛素水平、TG 和 LDL-C,提高 HDL-C 水平,疗效满意,未发生不良事件。
名家点评

IR 是指机体在稳态条件下,胰岛素靶器官或组织(如骨骼肌、肝脏和脂肪组织等)对内源性或外源性胰岛素的敏感性和反应性降低,使胰岛素对葡萄糖摄取和利用的效率低于正常水平的一种复杂状态[4]。IR 常伴随着高胰岛素血症的发生,参与 T2DM、代谢综合征、PCOS 等多种疾病的发生发展[4]。
研究证实,IR 的发生早于 T2DM 发病,在血糖正常时就已经存在[5]。在 PCOS 患者中无论肥胖与否,都具有不同程度的 IR 及高胰岛素血症,其 IR 是独立于肥胖的,将近 50%~60% 的 PCOS 患者都存在 IR[3]。而 PCOS 也可作为 T2DM 的高危因素。当 T2DM 与 PCOS 共病时,二者互相影响,IR 愈发严重。IR 引起的高胰岛素血症是代谢综合征的发病基础,可进一步引起脂肪、尿酸等代谢障碍,促进慢性炎症及高凝状态的发生,加速动脉粥样硬化性心血管疾病(ASCVD)、慢性肾脏疾病、非酒精性脂肪性肝病等疾病的形成[6]。
本次报道的两个病例,很好地体现了上述疾病特征。第一个病例报道的是长病程的 T2DM 患者,IR 明显且伴有高胰岛素血症,使用大剂量的胰岛素血糖仍然控制不佳,合并肥胖症、高血压、血脂异常等,符合代谢综合征的诊断[1];第二个病例报道的是新诊断的年轻且肥胖的 T2DM 患者,与第一个病例不同的是,该患者血糖水平不高,但同时合并 PCOS,IR 严重。两位患者的 TG 水平也升高,高 TG 血症可增加 IR,二者互为因果,形成恶性循环[7]。
因此,对于两个病例,治疗的核心目标都是缓解 IR,改善血糖、高胰岛素血症血脂、体重等指标,第一个病例还需减少胰岛素剂量。因此都采用了以新型 PPAR 全激动剂西格列他钠为基础、改善 IR 为主要手段的治疗方案。不仅患者的血糖、血清胰岛素水平显著降低,体重、血 TG 水平等指标得到明显改善,异病同治,都通过改善 IR 成功缓解了病情。
作为首个获批上市的、中国自主原创的 PPAR 全激动剂西格列他钠,采用了构象限制策略,适度均衡地激活 PPAR 三个亚型,改善 IR。研究表明,西格列他钠 48 mg/d 较安慰剂显著降低 HbA1c 达 1.05%,与西格列汀 100 mg 降低 HbA1c 的疗效相当[8-9];较安慰剂和西格列汀显著改善 IR 并保护 β 细胞功能,也显著降低血 TG 水平,增加 HDL-C 水平,体重增加和轻度水肿的发生率低,总体不良事件频率与安慰剂及西格列汀相似,达到了疗效及安全性的双向平衡[8-9]。
✩ 本文仅供医疗卫生等专业人士参考
内容策划:杨琤韵
内容审核:支锦程
题图来源:站酷海洛
参考文献




